Des nuits très ou trop actives
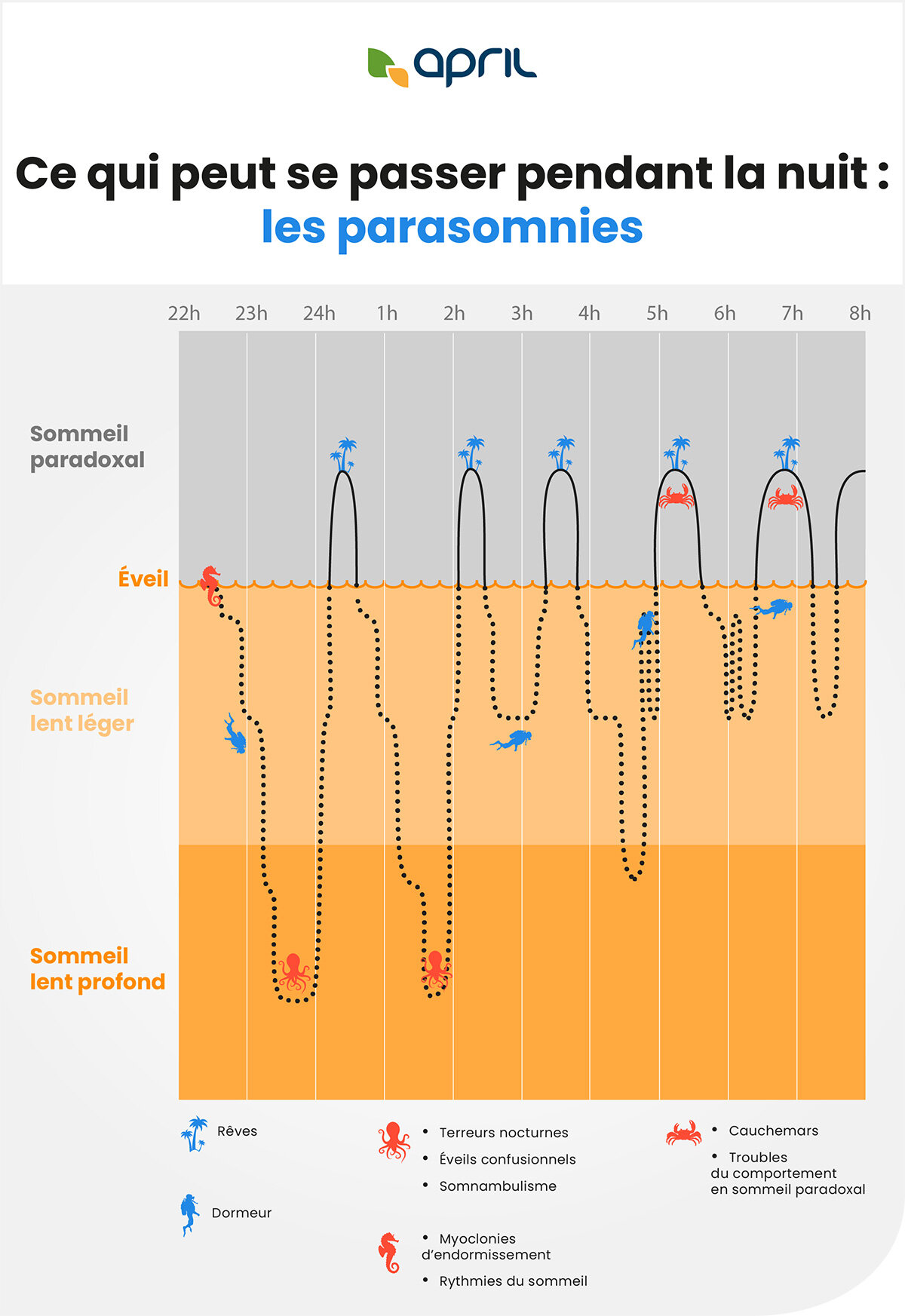
Pour le dormeur et son entourage, la nuit n’est pas forcément de tout repos. On se retourne dans le lit, on remonte les draps, on se frotte le nez, etc. Chacun sa gestuelle, mais dans un répertoire généralement limité. D’autres activités involontaires sont plus spectaculaires et demandent parfois à être limitées lorsqu’elles perturbent le sommeil. Comment est-il possible de s’activer en dormant, alors que le tonus musculaire diminue et qu’il est même totalement aboli pendant le sommeil paradoxal ? Tout simplement parce que, le plus souvent, lorsqu’il bouge, le dormeur est… éveillé ! Les transitions entre les stades de sommeil peuvent se faire directement ou par l’intermédiaire d’un court éveil, en particulier à la fin des cycles. De plus, au sein même de chaque cycle de sommeil, plusieurs fois par heure, on peut observer sur des enregistrements du sommeil des éveils très brefs, de quelques secondes, appelés micro-éveils. Habituellement, nous n’en avons pas conscience et nous n’en gardons pas le souvenir. En dehors de ces éveils, pendant l’endormissement ou l’état de sommeil (lent ou paradoxal), des comportements moteurs parfois élaborés et surprenants peuvent être observés.
Je crois tomber et cela me réveille !
Pendant l’endormissement, nos différents systèmes moteurs et sensoriels n’entrent pas toujours en sommeil de façon complètement synchrone. Le dormeur expérimente alors des phénomènes moteurs ou perceptifs parfois étranges, comme des sursauts qui le réveillent et sont appelés myoclonies. Ils sont bénins et plus fréquents après une privation de sommeil, la consommation d’excitants ou le stress. Des hallucinations peuvent s’y ajouter, comme l’impression de tomber dans un gouffre.
Un état de vigilance particulier
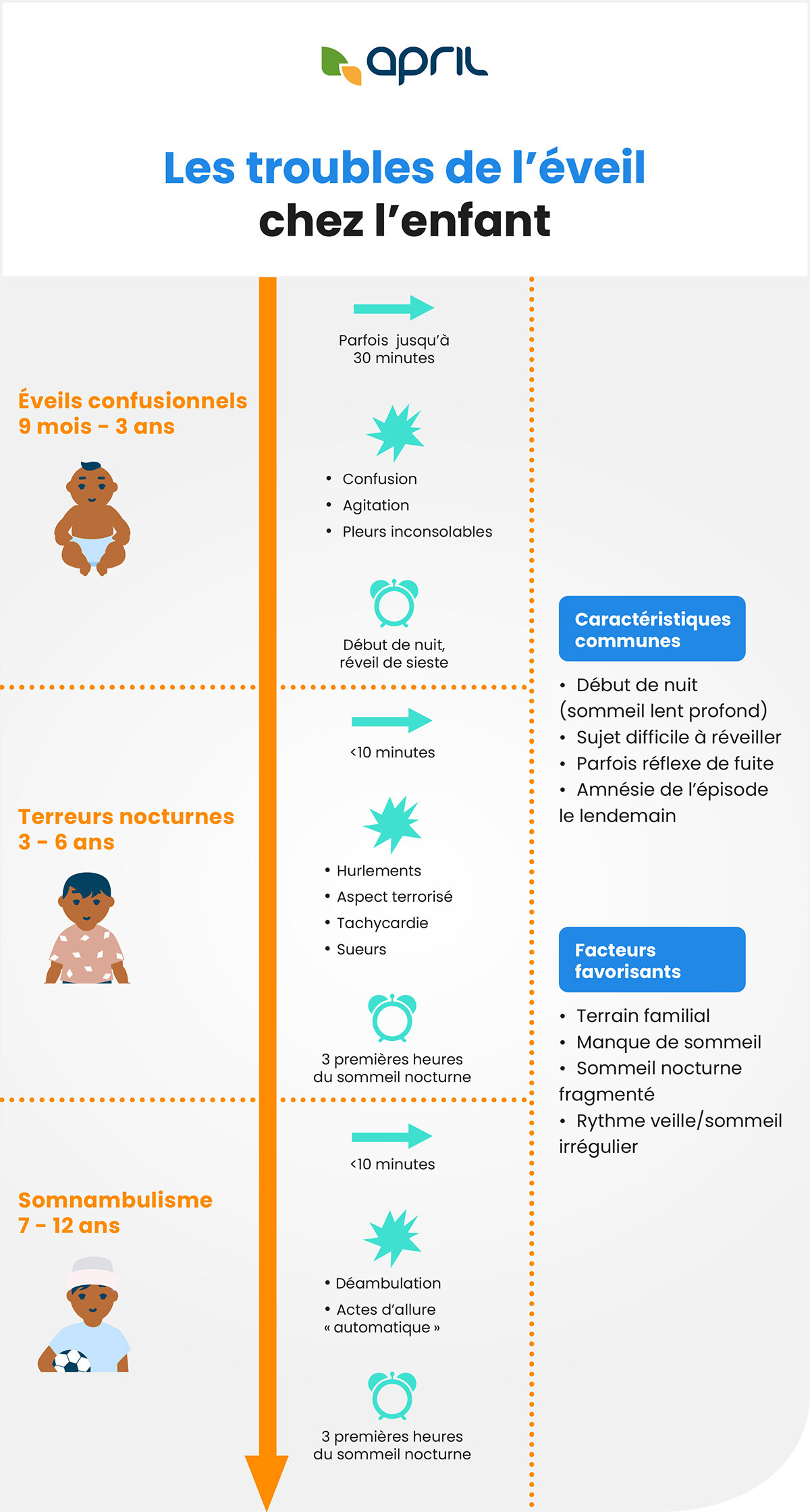
Parfois, notre cerveau ne réussit pas à se réveiller complètement, différents états de vigilance coexistent au même moment, ce qui peut donner lieu à des comportements étranges. Le plus souvent, les aires motrices s’activent (le dormeur peut s’asseoir dans son lit, déambuler, parler…), mais les régions du cerveau impliquées dans les fonctions supérieures restent endormies, ce qui explique qu’il n’y a, en général, pas de conscience et de mémorisation de l’épisode. On parle de somnambulisme lorsque le dormeur sort de son lit, d’éveil confusionnel lorsqu’il est désorienté, ou de terreur nocturne lorsqu’il crie, sue beaucoup et que son rythme cardiaque s’emballe.
Ces manifestations appartiennent à ce que l’on appelle des parasomnies du sommeil lent ou troubles de l’éveil.
Elles se produisent habituellement en début de nuit, pendant les premiers cycles de sommeil riches en sommeil lent profond et durent quelques minutes. Ce type de parasomnie est fréquent, surtout chez l’enfant d’âge scolaire dont le sommeil est très riche en sommeil lent profond, et dont on pense que la maturation des processus impliqués dans les phases transitionnelles n’est pas encore achevée.
Des rêves réalisés ?
Le rêve est habituellement associé au sommeil paradoxal, stade au cours duquel le tonus musculaire est aboli. Mais il arrive que les muscles restent actifs. On parle alors de troubles du comportement en sommeil paradoxal (TCSP). Contrairement aux mouvements du somnambule, en général assez simples, et réalisés yeux ouverts, ceux observés en cas de TCSP sont souvent orientés, complexes, ils impliquent les mains, le visage (mimiques) et ils sont produits les yeux fermés. Le dormeur donne l’impression qu’il agit ses rêves. Et effectivement, si on le réveille, il racontera souvent un scénario en relation avec ce qu’il fait. Ces gestes pourront être violents si le rêve est à thématique d’agression, mais aussi très pacifiques, comme arroser son jardin ou tricoter. Ainsi, ces comportements sont une véritable fenêtre sur le rêve…
Le plus mignon des TCSP ? Un bébé qui « sourit aux anges ». C’est tout à fait normal. Chez l’adulte, en revanche, ces troubles peuvent justifier une consultation spécialisée, car ils sont parfois associés à des maladies neurologiques et peuvent justifier un traitement médicamenteux.
Qui dort dîne ?
Au cours du sommeil, le métabolisme se ralentit et la consommation d’énergie diminue. Le jeûne s’accompagne, en principe, de la production de certaines hormones, comme la leptine, qui inhibe la sensation de faim et favorise la consommation d’énergie à partir des stocks (et en particulier les graisses) présents dans l’organisme.
Pourtant, certains dormeurs, touchés par des fringales nocturnes, n’ont pas faim la journée et vident leur frigo la nuit. Il s’agit d’une forme de troubles du comportement alimentaire (comme l’anorexie/boulimie), qui s’associe à un trouble du rythme circadien, ce qui explique l’horaire nocturne de consommation des aliments.
Dans d’autres cas, le souvenir de s’être levé et d’avoir mangé est effacé. Il s’agit alors d’une forme particulière de somnambulisme. Le dormeur se lève pour aller consommer goulûment les premiers aliments qui lui tombent sous la main (et qui peuvent donc être tout à fait farfelus : viande crue, nourriture pour animaux…), se recouche, et découvre le lendemain matin sa cuisine dévastée, sans aucun souvenir de l’épisode.
Santé et sommeil Une histoire à dormir debout (2014)
Chez les personnes âgées, les parasomnies existent-elles aussi ?
Effectivement, les parasomnies concernent également les seniors. Les TCSP sont davantage fréquents chez eux, notamment avec la présence de pathologies neurodégénératives, telles que la maladie d’Alzheimer, la maladie de Parkinson, etc.
Ces troubles du comportement en sommeil paradoxal se caractérisent par une agitation nocturne violente, aussi bien physique que verbale. Les réveils sont confus, les hallucinations pendant la nuit sont nombreuses et il peut même arriver pour une personne âgée de se blesser ou de blesser son conjoint.
Si vous remarquez un changement dans votre sommeil ou celui de votre partenaire, ne tardez pas à consulter un spécialiste, car cela peut être le signe avant-coureur d’une pathologie sous-jacente. Pour bénéficier d’une prise en charge optimale de vos dépenses de santé, pensez à souscrire une complémentaire santé senior adaptée.
Comment faire baisser la pression ?
De manière générale, une bonne hygiène de sommeil, avec des horaires de coucher et de lever réguliers, un temps de sommeil suffisant, un environnement calme la nuit, et parfois quelques mesures de protection dans la chambre (fermer les fenêtres et les volets, éventuellement la porte à clef, retirer les objets à risque, etc.) sont conseillés face aux parasomnies.
Quelle attitude adopter avec un somnambule ?
Le somnambulisme est fréquent chez l’enfant d’âge scolaire et disparaît souvent à l’adolescence. Chez l’adulte, il est plus rare, mais 85 à 90 % des adultes concernés l’ont été dans l’enfance. Sa réapparition est souvent liée à une modification des horaires de sommeil ou à une privation de sommeil Il est préférable de ne pas chercher à réveiller le dormeur, mais de le raccompagner dans son lit. Il est difficile à réveiller, et peut, rarement, présenter une confusion agressive ou un comportement de fuite.
Pour diminuer la fréquence des épisodes, il faut traquer les facteurs favorisants : la privation de sommeil (couchers trop tardifs, naissance d’un enfant…), car elle provoque un rebond de sommeil lent profond ; les horaires décalés (travail posté…) ; les situations qui fragmentent le sommeil (un environnement bruyant, la fièvre, la prise d’alcool ou certains médicaments, des apnées du sommeil) ; le stress, l’anxiété. Lorsque ce dernier facteur apparaît au premier plan, une aide psychologique peut être utile. En cas de somnambulisme sévère, un traitement, médicamenteux ou non, comme l’hypnose, peut être proposé.
Quand faut-il consulter ?
Accès fréquents ( 2/semaine), longs ( 10min), violents Somnolence durant la journée (apnées du sommeil ?) Apparition à l’âge adulte Mouvements brutaux, stéréotypés, faisant penser à des crises d’épilepsie (il existe des épilepsies « liées au sommeil »).
Source : Fondation APRIL, Santé et sommeil Une histoire à dormir debout (2014)
Santé et sommeil Une histoire à dormir debout (2014)